壓力大,小心發炎性腸道疾病找上身!醫師指出,5月份壓力大,考生面臨會考打拼期,另上班族需勒緊腰帶度過報稅季,個個上緊發條「挫哩等」。事實上,壓力會加重腸道發炎,使腹痛、腹瀉、血便症狀加劇,嚴重甚至可能需要切腸治療,千萬不可小覷。

五月份報稅壓力大,上班族罹患發炎性腸道疾病有增加現象。
台灣消化系內視鏡醫學會理事長王秀伯醫師表示,臨床上常遇到許多患者拉到虛脫才就醫,經內視鏡檢查後才確診是發炎性腸道疾病惹禍,但此時多半已出現腸道潰爛、腸穿孔、瘻管等併發症,必須切除潰爛的腸段,往往造成「無腸人生」。
壓力引發「腸發炎」腹瀉 爆瘦10公斤
1位48歲黃姓上班族,每天於工作及家庭奔波,蠟燭兩頭燒,近來更因為壓力倍增,腸胃鬧脾氣有腹部疼痛、腹瀉、血便等症狀,本以為是壓力太大引起的大腸激躁症,僅至藥局買胃腸藥救急,沒想到治療效果不彰,每天跑廁所的次數竟高達20次,終日與馬桶相伴無法出門。
後來因為突然大量血便及高燒不退,住院做了內視鏡檢查後,才發現是罹患發炎性腸道疾病的克隆氏症。由於當時延誤就醫致併發症產生,住院期間腸穿孔、腹部大出血,經緊急手術切除穿孔的腸段後,才驚險保住一命。但也因疾病折磨,半年內爆瘦10公斤。
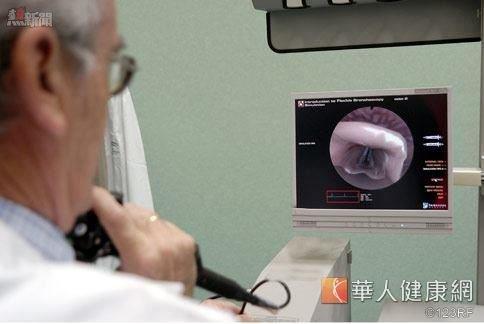
醫師提醒,發炎性腸道疾病大多仍須靠腸胃道內視鏡檢查才可確診。
初期症狀多 常被延誤治療
台北馬偕醫院胃腸肝膽科章振旺醫師強調,發炎性腸道疾病主要包括潰瘍性結腸炎及克隆氏症,發病原因與基因遺傳、腸黏膜免疫調節異常、環境因子及壓力等因素有關,而近來高脂、高甜度等西化飲食,也使得這類患者有增加的趨勢。
而這類患者在台灣約有3000人,且有2個發病的高峰,分別為20至35歲及40至60歲,常見症狀,包括有:腹痛、腹瀉、體重減輕、血便、疲倦、發燒等,但由於初期症狀易與痔瘡和大腸激躁症混淆,因此常被延誤治療時機。
發炎性腸道疾病反覆發作 體重減輕又血便
要注意的是,發炎性腸道疾病與大腸激躁症,最大的不同在於,大腸激躁症是因為緊張、壓力引起自律神經失調,使腸道蠕動不正常收縮導致腹瀉,大腸激躁症並非腸道發炎,所以不會有血便。
至於發炎性腸道疾病則是因為腸道反覆發炎,造成腸道的傷害,患者會出現腹瀉、腹痛、發燒、血便,以及只拉了一點,便完後還會有想要再排便的感覺,雖然這些症狀不一定會全部出現,有可能斷斷續續,但往往會有體重快速減輕的現象。
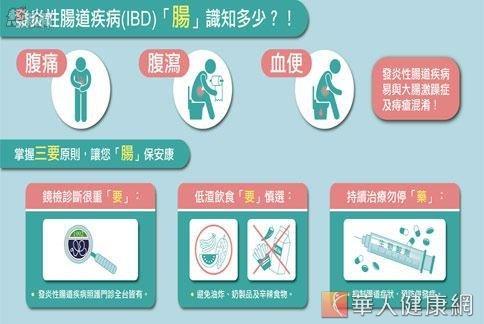
克服腸腸危機應謹記三要,避免病灶擴大。(圖片提供/台灣消化系內視鏡醫學會)
克服腸發炎危機 謹記三要
事實上,發炎性腸道疾病的治療目標為緩解症狀、控制疾病並改善患者生活品質。目前的治療藥物有抗發炎藥物、類固醇、免疫抑制劑及生物製劑等。除了藥物治療外,日常生活飲食調整也極為重要,提醒掌握「三要」黃金原則,即可「腸」保安康。
1.鏡檢診斷很重「要」:發炎性腸道疾病大多仍須靠腸胃道內視鏡檢查才可確診,當疑似有相關症狀產生時,應盡早尋求「發炎性腸道照護門診」,接受內視鏡檢查,及早診斷治療。
2.低渣飲食「要」慎選:急性發炎期,建議應選擇低渣飲食,使腸道獲得充分休息,如嫩肉、精緻的五榖根莖類,過濾的果汁、低纖維蔬菜及水果等,避免奶製品、油炸及辛辣食物,使腸道過度刺激。
3.持續治療勿停「藥」:發炎性腸道疾病目前僅能控制症狀,尚無法完全根治,因此須以藥物持續控制,才可有效抑制腸胃道發炎症狀,並預防全身性的併發症產生。
【醫師小提醒】:
每年5月19日是「世界發炎性腸道疾病日」,當民眾出現疑似發炎性腸道疾病症狀,如慢性反覆的腹痛、腹瀉、血便等,即應提高警覺儘速就醫接受腸胃道內視鏡檢查。相關照護門診資訊,可至「台灣消化系內視鏡醫學會網站」查詢。
華人健康網 記者張世傑
壓力致腸發炎!狂拉猛瀉爆瘦十公斤
https://www.facebook.com/top1health















